Ο ιός των ανθρώπινων θηλωμάτων είναι μια ογκογόνος νόσος. Οι κύριες εκδηλώσεις του HPV είναι ο σχηματισμός κονδυλωμάτων, θηλωμάτων και κονδυλωμάτων στο δέρμα και στους βλεννογόνους. Τόσο οι γυναίκες όσο και οι άνδρες προσβάλλονται από τον ιό.
Αιτίες εμφάνισης και ενεργοποίησης του HPV
Σημείωση! Ο κύριος λόγος για την εμφάνιση του ιού των θηλωμάτων στο σώμα είναι η μόλυνση από ένα μολυσμένο άτομο.
Οι παράγοντες που προκαλούν μόλυνση περιλαμβάνουν:
- εξασθενημένη ανοσία?
- κακές συνήθειες;
- συχνές και σοβαρές νευρικές κρίσεις.
- ιογενείς λοιμώξεις?
- παθολογία του γαστρεντερικού σωλήνα.
- συχνή αλλαγή σεξουαλικών συντρόφων, σεξουαλική επαφή χωρίς προστασία.
Μπορεί να θεραπευτεί ο ιός των ανθρωπίνων θηλωμάτων;
Ο HPV στο ενεργό στάδιο ανάπτυξης είναι θεραπεύσιμος.
Ο κύριος στόχος της θεραπείας είναι η εξάλειψη των συμπτωμάτων και η ενίσχυση του προστατευτικού μηχανισμού του ανθρώπινου σώματος.
Ανάλογα με τον τύπο του ιού, τα συμπτώματα και τις επιπλοκές, μπορούν να χρησιμοποιηθούν διαφορετικές θεραπείες.
Μπορεί ο HPV να θεραπευτεί οριστικά;
Ένα χαρακτηριστικό του HPV είναι ότι όταν εισέρχεται στο σώμα, εγκαθίσταται σε αυτό για πάντα. Σε περιόδους που ο οργανισμός διαθέτει ισχυρό αμυντικό μηχανισμό και δεν εκτίθεται στους παραπάνω παράγοντες κινδύνου, ο ιός βρίσκεται σε ήρεμη κατάσταση και δεν ενεργοποιείται.
Με μείωση του ανοσοποιητικού συστήματος, μη συμμόρφωση με τους κανόνες υγιεινής, επιδείνωση της υγείας, ο ιός των θηλωμάτων μπορεί να επανενεργοποιηθεί.

Μέθοδοι μόλυνσης με ιό θηλώματος
Η μόλυνση με τον ιό HPV συμβαίνει μέσω της άμεσης επαφής με ένα μολυσμένο άτομο, μέσω των βλεννογόνων και του δέρματος. Υπάρχουν διάφοροι τρόποι μόλυνσης:
- Ο κύριος τρόπος είναι η σεξουαλική επαφή. Η πιθανότητα μετάδοσης του ιού των θηλωμάτων από έναν μολυσμένο σύντροφο κατά τη διάρκεια της επαφής χωρίς προστασία είναι 60-70%. Ο κίνδυνος αυξάνεται σημαντικά με συχνές αλλαγές συντρόφων. Με την παρουσία μικροτραυμάτων στους βλεννογόνους, η μόλυνση είναι δυνατή ακόμη και κατά τη διάρκεια ενός φιλιού ή στοματικό σεξ.
- Η μόλυνση από τον ιό HPV εμφανίζεται και στον οικιακό τρόπο: όταν χρησιμοποιείτε τις ίδιες πετσέτες, πιάτα και προϊόντα υγιεινής με ένα μολυσμένο άτομο. Υπάρχει κίνδυνος προσβολής από τον ιό των θηλωμάτων σε δημόσιες σάουνες, λουτρά και πισίνες.
- Είναι επίσης δυνατή η κάθετη μετάδοση του ιού - από τη μητέρα στο έμβρυο κατά τον τοκετό.
Γιατί είναι επικίνδυνος ο ιός των ανθρωπίνων θηλωμάτων;
Όλες οι ποικιλίες του HPV μπορούν να χωριστούν υπό όρους σε δύο κατηγορίες: ιούς με χαμηλό και υψηλό ογκογόνο κίνδυνο. Ομάδες της δεύτερης κατηγορίας είναι ικανές να εξελιχθούν σε ογκολογική νόσο.
Σημείωση! Ο ιός HPV ενέχει τον μεγαλύτερο κίνδυνο για τις γυναίκες: τα στελέχη του ιού υψηλής ογκογόνου δράσης έχουν τη μεγαλύτερη προδιάθεση για αυτές.
Στις γυναίκες, ο ιός των θηλωμάτων μπορεί να προκαλέσει μια σειρά από ασθένειες που σχετίζονται με το αναπαραγωγικό σύστημα:
- παθολογία του τραχήλου της μήτρας: διάβρωση, λευκοπλακία, αδενοκαρκίνωμα, καρκινικοί όγκοι.
- ογκολογία των εξωτερικών γεννητικών οργάνων, περιοχή του πρωκτού.
Επίσης, η ανάπτυξη της νόσου συνοδεύεται από την εμφάνιση κονδυλωμάτων και θηλωμάτων στα γεννητικά όργανα, στα άκρα, στις μασχάλες και στον αυχένα. Τα νεοπλάσματα προκαλούν ενόχληση, παρεμποδίζουν την υγιεινή και τη διεξαγωγή ενός συνήθους τρόπου ζωής, επομένως πρέπει να απορρίπτονται.
Στους άνδρες, ο κίνδυνος εμφάνισης καρκίνου με HPV είναι μικρότερος, αλλά δεν αποκλείεται. Επιπλέον, μπορεί να σχηματιστούν θηλώματα με οξεία γωνία στο πέος, τα οποία προκαλούν δυσφορία και παρεμποδίζουν τη φυσιολογική σεξουαλική δραστηριότητα. Τέτοια νεοπλάσματα πρέπει να αφαιρεθούν αμέσως.
Διαγνωστικές μέθοδοι
Η αναγνώριση της νόσου συνήθως ξεκινά με οπτική εξέταση από γιατρό. Κατά τη διάρκεια της εξέτασης, μελετώνται οι βλεννογόνοι, τα περιβλήματα του δέρματος, ιδιαίτερα προσεκτικά είναι απαραίτητο να εξεταστούν οι περιοχές στις οποίες σχηματίζονται συχνότερα κονδυλώματα και θηλώματα: η περιοχή των γεννητικών οργάνων, οι μασχάλες, ο λαιμός.
Οι κύριες μέθοδοι για τη διάγνωση του HPV περιλαμβάνουν τις ακόλουθες:
- Οι γυναίκες πρέπει οπωσδήποτε να υποβληθούν σε κολποσκόπηση, εξέταση του τραχήλου της μήτρας και του κόλπου, καθώς και να περάσουν εξετάσεις για κυτταρολογική εξέταση (απόξεση από τους βλεννογόνους). Εάν υπάρχει υποψία ογκολογίας, μπορεί να συνταγογραφηθεί επιπλέον βιοψία.
- Ανάλυση PCR (αλυσιδωτή αντίδραση πολυμεράσης). Σας επιτρέπει να αναγνωρίσετε το DNA του ιού από οποιοδήποτε υλικό παρέχεται για ανάλυση.
- Το τεστ Digene είναι μια πιο ακριβής ανάλυση. Σύμφωνα με τα αποτελέσματά του, ο ιός των θηλωμάτων μπορεί να ανιχνευθεί, ο τύπος του μπορεί να αναγνωριστεί από το DNA και να προσδιοριστεί ο βαθμός κακοήθειας.
Γενικό θεραπευτικό σχήμα για τον HPV
Επί του παρόντος, δεν υπάρχουν ενοποιημένα διεθνή πρωτόκολλα για τη θεραπεία του ιού των ανθρωπίνων θηλωμάτων. Τα θεραπευτικά σχήματα δύο συστατικών αποδείχθηκαν καλύτερα: συνδυάζουν την αφαίρεση των βλαβών του ιού με χειρουργικές μεθόδους και την ταυτόχρονη διέλευση ειδικής αντιϊκής θεραπείας. Η αποτελεσματικότητα αυτής της προσέγγισης στη θεραπεία του HPV είναι έως και 90%.
Χαρακτηριστικά της θεραπείας στα παιδιά
Όταν ο HPV ενεργοποιείται σε ένα παιδί, οι γιατροί καταφεύγουν πρώτα απ 'όλα σε συντηρητικές μεθόδους θεραπείας: το διορισμό ανοσοτροποποιητών και βιταμινών, καθώς και τοπική θεραπεία εξανθημάτων με αλοιφές, κομπρέσες.
Η χειρουργική επέμβαση συνήθως καταφεύγει μόνο σε εκείνες τις περιπτώσεις όπου, κατά την παρατήρηση, παρατηρείται ανάπτυξη κονδυλωμάτων και θηλωμάτων.
Χαρακτηριστικά της θεραπείας κατά τη διάρκεια της εγκυμοσύνης
Σημείωση! Ο HPV κατά την περίοδο της γέννησης ενός παιδιού δεν έχει έντονη αρνητική επίδραση στην ανάπτυξή του και στην πορεία της εγκυμοσύνης γενικότερα.
Οι κύριες συστάσεις για τη θεραπεία του ιού των θηλωμάτων κατά τη διάρκεια της εγκυμοσύνης:
- Εάν ο ιός εντοπιστεί πριν από την εγκυμοσύνη, θα πρέπει να λάβετε θεραπεία χωρίς καθυστέρηση. Αυτό θα ομαλοποιήσει την ανοσία και θα αποφύγει την τσίχλα και άλλες λοιμώξεις.
- Είναι επιθυμητό να προγραμματιστεί η έναρξη της εγκυμοσύνης στο τέλος του δεύτερου κύκλου μετά την ολοκλήρωση της θεραπείας.
- Η πορεία της θεραπείας με HPV κατά τη διάρκεια της εγκυμοσύνης θα πρέπει να ξεκινά όχι νωρίτερα από την 28η εβδομάδα της εγκυμοσύνης - την περίοδο κατά την οποία σχηματίζονται όλα τα όργανα στο παιδί. Αυτό θα βοηθήσει στην αποφυγή των αρνητικών επιπτώσεων των φαρμάκων στο σώμα του παιδιού.
θεραπεία του ιού των θηλωμάτων
Οι κύριες θεραπείες για τον HPV είναι:
- λήψη συγκεκριμένων αντιιικών φαρμάκων.
- μια πορεία ανοσοτροποποιητών.
- αφαίρεση νεοπλασμάτων (θηλώματα, κονδυλώματα) χειρουργικά.
- μείωση των συμπτωμάτων της νόσου μέσω της παραδοσιακής ιατρικής.
Αντιϊκή θεραπεία
Σπουδαίος! Η επιλογή των φαρμάκων εξαρτάται από τον τύπο του ιού και τα χαρακτηριστικά του οργανισμού. Μόνο ένας γιατρός μπορεί να συνταγογραφήσει μια πορεία θεραπείας και τη δόση των φαρμάκων, η αυτοθεραπεία μπορεί να επιδεινώσει την κατάσταση.
Ανοσοτροποποιητικά φάρμακα
Ο διορισμός ανοσοτροποποιητών πρέπει να πραγματοποιείται από γιατρό σύμφωνα με το ανοσογράφημα του ασθενούς - αυτό θα επιτύχει ταχύτερο και πιο σταθερό αποτέλεσμα.
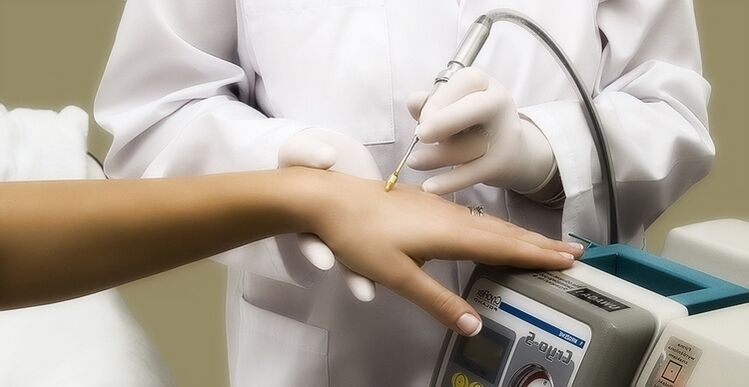
Χειρουργική προσέγγιση (αφαίρεση ανάπτυξης)
Ο κύριος στόχος της χειρουργικής επέμβασης HPV είναι η αφαίρεση κυττάρων που έχουν τροποποιηθεί από τον ιό από το σώμα.
Η αφαίρεση μπορεί να πραγματοποιηθεί με διάφορους τρόπους, ανάλογα με τα χαρακτηριστικά της νόσου και τις ενδείξεις του γιατρού:
- Ηλεκτροπηξία. Ανάλογα με την ομάδα του HPV, η αποτελεσματικότητα της θεραπείας κυμαίνεται από 80% έως 95%.
- Αφαίρεση εξανθημάτων με λέιζερ. Υψηλή αποτελεσματικότητα, αλλά υπάρχει μεγάλη πιθανότητα υποτροπής. Επιπλέον, οι πληγές μετά τη διαδικασία επουλώνονται για μεγάλο χρονικό διάστημα - έως και 4 εβδομάδες.
- χειρουργική επέμβαση ραδιοκυμάτων. Χρησιμοποιείται για την αφαίρεση μεμονωμένων σχηματισμών.
- Κρυοθεραπεία. Αποτελεσματικότητα - έως και 65%, υποτροπή εμφανίζεται στο 40-50% των περιπτώσεων.
- Χημειοκαταστροφικοί παράγοντες. Ισχύει μόνο για εξανθήματα στην περιοχή των γεννητικών οργάνων. Σχετικά χαμηλή απόδοση - όχι περισσότερο από 40%.
Λαϊκές θεραπείες
Σημείωση! Τα μέσα εναλλακτικής ιατρικής δεν πρέπει να θεωρούνται ως μια ολοκληρωμένη μέθοδος θεραπείας του HPV. Ωστόσο, αποτελούν έναν προσιτό και ακίνδυνο τρόπο αποδυνάμωσης της ενεργού εκδήλωσης του ιού.
Τα πιο αποτελεσματικά για τον ιό των θηλωμάτων είναι τέτοιες λαϊκές θεραπείες: φρέσκος χυμός πατάτας, σπάγκος απότομα παρασκευασμένο, μείγμα σκόρδου και ξιδιού, φύλλα Kalanchoe, λάδι δέντρου τσαγιού.
Θα πρέπει να χρησιμοποιούνται με τη μορφή κομπρέσων, επιδέσμων για εξωτερικές εκδηλώσεις του HPV - θηλώματα, κονδυλώματα.
Πρόληψη της υποτροπής του HPV
Οι κύριοι στόχοι για την πρόληψη της επανεμφάνισης των κονδυλωμάτων και των θηλωμάτων είναι η ενίσχυση της ανοσίας και η διατήρηση της υγιεινής στο σπίτι και σε δημόσιους χώρους. Συνιστάται:
- τηρείτε τη σωστή διατροφή.
- υποβληθούν σε βιταμινοθεραπεία.
- παρατηρήστε έναν κανονικό τρόπο εργασίας, κοιμηθείτε αρκετά και χαλαρώστε πλήρως.
- αυξήσει τη σωματική δραστηριότητα.
Σπουδαίος! Ο εμβολιασμός είναι μια αποτελεσματική μέθοδος πρόληψης της επανενεργοποίησης του HPV - μπορεί να χρησιμοποιηθεί για την προστασία από τις πιο επικίνδυνες ομάδες του ιού για μεγάλο χρονικό διάστημα.






















